
Accédez au site  |
Une nouvelle lettre pour apprivoiser les surrénales
Olivier Chabre (Grenoble)
Bienvenue à la première “Newsletter” consacrée aux glandes surrénales ! Ces petites glandes causent souvent des soucis à l’endocrinologue : pathologies rares, dont les explorations peuvent être complexes... et les complications gravissimes : pas question de les ignorer.
Avec cette newsletter, nous souhaitons mieux faire connaître les différents aspects de leurs pathologies, autant sur les plans physiopathologique que clinique, et nous souhaitons tenir le lecteur informé des avancées aussi bien dans le domaine de la corticosurrénale que dans celui de la médullosurrénale et du paragangliome.
Dans ce premier numéro, nous avons fait appel à des experts cliniciens et scientifiques (Éric Baudin, Hervé Lefebvre, Michael Thomas) ainsi qu’à une plus jeune (Marie-Aude Quemerais) pour présenter les nouveautés dans le traitement du corticosurrénalome (E.B., M.T.), le risque d’insuffisance surrénale aiguë dans l’hyperplasie congénitale (M.A.-Q.) et la physiopathologie moléculaire de l’insuffisance surrénale (H.L.). Enfin, votre serviteur a essayé de faire le point sur les derniers gènes des phéochromocytomes et paragangliomes.
Bonne lecture ! Nous espérons bien que vous en redemanderez !

Corticosurrénalome malin : FIRM-ACT établit le premier standard de polychimiothérapie
Éric Baudin (Villejuif)
L’étude FIRM-ACT, premier essai international de phase 3 dans le corticosurrénalome, a permis de définir le premier standard de polychimiothérapie de cette pathologie dont le pronostic reste sombre. Cet essai montre qu’il est possible de mettre en place des études randomisées chez des patients porteurs d’une tumeur rare, grâce à l’implication de centres experts européens réunis en réseaux.
Dans sa pratique quotidienne, l’endocrinologue est confronté aux cancers endocrines, parmi lesquels 3 formes sont particulièrement graves : le carcinome anaplasique de la thyroïde, le carcinome neuroendocrine peu différencié et le corticosurrénalome malin. Ces 3 cancers, outre leur gravité, partagent leur rareté et on a longtemps pensé qu’il était impossible de mettre en place des études randomisées pour définir des standards thérapeutiques.
L'incidence du corticosurrénalome, qui se développe aux dépens du cortex surrénalien, est estimée entre 1 et 2 cas par million d’habitants. La survie à 5 ans est en moyenne de 50 %, mais elle est inférieure à 15 % au stade métastatique. La prise en charge thérapeutique repose en priorité sur la chirurgie d’exérèse.
Dans les formes non résécables, le seul standard thérapeutique était jusqu’alors le mitotane. Dans le numéro de juin 2012 du New England Journal of Medicine (NEJM) sont publiés les résultats de la première étude randomisée internationale de polychimiothérapie qui établit le premier standard de chimiothérapie de cette pathologie (1).
Cette étude, FIRM-ACT, multicentrique, internationale, randomisée, a suivi 304 patients porteurs d’un corticosurrénalome à un stade non résécable, métastatique pour la majorité d'entre eux. Son objectif principal était de comparer les bénéfices, en termes de survie, des 2 lignes de polychimiothérapie considérées comme les plus efficaces dans cette indication : mitotane/étoposide/doxorubicine/cisplatine (MEDP) versus mitotane/streptozotocine (MS).
FIRM-ACT a montré un bénéfice cliniquement significatif de l’association MEDP versus MS, avec une survie globale (SG) de respectivement 14,8 mois versus 12 mois, une survie sans progression de 5 mois versus 2 mois et un taux de réponse objective de 23 % versus 9 %. Les taux de complications ont été comparables dans les 2 groupes. L’étude n’a pas permis de mettre en évidence de facteurs prédictifs de réponse.
Au total l’étude FIRM-ACT permet d’établir un premier standard de chimiothérapie dans le corticosurrénalome malin : l’association MEDP. Elle montre aussi qu’il est possible de réaliser une étude randomisée dans une pathologie aussi rare que le corticosurrénalome. Cet effort majeur a été rendu possible grâce à la motivation de centres experts européens, regroupés au sein de réseaux nationaux et internationaux, dont le réseau INCa-COMETE (Institut National du Cancer-COrtico-MEdullo-Tumeurs Endocrines) en France.
Des progrès restent bien sûr à accomplir, comme l’atteste la médiane de SG des patients, de 15 mois dans le meilleur bras. L’optimisation de ce nouveau standard constitue une voie de recherches futures, et cette première étude doit également permettre d’envisager d’autres collaborations de ce type pour évaluer des molécules innovantes.
En termes de nouvelles approches thérapeutiques, les résultats de l’étude OSI 906, deuxième étude de phase 3 internationale dans le corticosurrénalome malin, évaluant un inhibiteur du récepteur de l’IGF1 versus placebo, sont attendus.
Référence bibliographique
1. Fassnacht M, Terzolo M, Allolio B et al. Combination chemotherapy in advanced adrenocortical carcinoma.
N Engl J Med 2012;366:2189-97.
.................................................................................................................................................................................
Récepteur alpha 2 de l’interleukine 13 : une nouvelle cible pour le traitement du corticosurrénalome
Michael Thomas (Grenoble)
La prévalence des carcinomes de la corticosurrénale dans la population générale est très faible, avec seulement 1 à 12 cas par million chez l’adulte (1). Les mécanismes moléculaires impliqués dans leur développement sont mal connus. Les études du patron d’expression des gènes ont largement été utilisées dans un but de classification et de pronostic de la malignité de ces tumeurs (2, 3). L’intérêt de l’article publié par E. Kebebew et al. (4) réside dans l’utilisation des données du transcriptome dans un but thérapeutique. En effet, dans une étude précédente (5), le même groupe avait identifié 37 gènes dont le profil d’expression différait selon que les tumeurs étaient bénignes ou malignes. Parmi ceux-ci, le gène codant pour le récepteur alpha2 de l’interleukine-13 (IL-13Rα2) était retrouvé surexprimé dans les carcinomes. Ainsi le ciblage de récepteurs de surface pouvait être une option intéressante pour le développement de thérapies ciblées et c’est cette voie que les auteurs ont poursuivie. Le ligand naturel de ce récepteur est l’interleukine-13 (IL-13), les auteurs montrent qu’une protéine de fusion qui combine IL-13 et la forme mutée de l’exotoxine de Pseudomonas (IL-13-PE) est cytotoxique pour les cellules tumorales de diverses pathologies exprimant IL-13Rα2. Par des approches in vitro et in vivo, ils montrent également que l’inhibition de l’expression ou le blocage de l’IL-13Rα2 dans les cellules NCI-H295R entraînent une diminution de leur capacité d’invasion, de prolifération, de synthèse de protéines et de croissance sous la peau de souris immunodéficientes.
Cette étude montre ainsi pour la première fois qu’une étude génomique à grande échelle permet d’identifier de nouvelles cibles thérapeutiques dans les carcinomes corticosurrénaliens.
Références bibliographiques
1. Grumbach MM, Biller BM, Braunstein GD et al. Management of the clinically inapparent adrenal mass ("incidentaloma"). Ann Intern Med 2003;138:424-9.
2. de Reyniès A, Assié G,Rickman DS et al. Gene expression profiling reveals a new classification of adrenocortical tumors and identifies molecular predictors of malignancy and survival. J Clin Oncol 2009;27:1108-15.
3. Giordano TJ, Kuick R, Else T et al. Molecular classification and prognostication of adrenocortical tumors by transcriptome profiling. Clin Cancer Res 2009;15:668-75.
4. Jain M, Zhang L, He M et al. Interleukin-13 receptor alpha2 is a novel therapeutic target for human adrenocortical carcinoma. Cancer 2012; doi 10.1002/cncr.27629. [Epub ahead of print]
5. Fernandez-Ranvier GG, Weng J, Yeh FR et al. Identification of biomarkers of adrenocortical carcinoma using genomewide gene expression profiling. Arch Surg 2008;143:841-6.

Insuffisance surrénale aiguë dans les hyperplasies congénitales des surrénales par déficit en 21-OH hydroxylase
Marie-Aude Quemerais (Grenoble)
Chez les patients porteurs d’une hyperplasie congénitale des surrénales, la fréquence de l’insuffisance surrénale aiguë est de l’ordre de 6 cas pour 100 patients/année. Quels sont les facteurs de prédisposition et comment la prévenir ?
L’hyperplasie congénitale des surrénales par déficit en 21-hydroxylase (HCS) est une maladie autosomique récessive dont l’incidence est estimée à 1/11 000 naissances). Ce déficit aboutit à un défaut de production du cortisol, à une sécrétion excessive d’androgènes surrénaliens et, dans 2/3 des cas, à un déficit de sécrétion d’aldostérone (formes avec “perte de sel”). Le risque d’insuffisance surrénale aiguë (ISA) doit être prévenu, la vie durant, par un ajustement adéquat des doses de glucocorticoïdes en situation de stress.
Les premiers symptômes d’ISA sont variables et peu spécifiques, et un bref délai (environ 24 heures) sépare leur survenue de la mise en jeu du pronostic vital : une meilleure identification des situations à risque aurait pour enjeu majeur de diminuer la morbi-mortalité toujours associée à l’ISA.
L’extrapolation des résultats des quelques études s’intéressant à l’ISA chez les patients insuffisants surrénaux primaires ou surrénalectomisés, à défaut d’études s’intéressant plus particulièrement aux HCS, pourrait être faussée par un âge moyen au diagnostic différent et par l’hyperandrogénie propre à l’HCS qui modulerait la fréquence et la sévérité de l’ISA.
L’objectif de cette étude rétrospective (1) est donc de déterminer la fréquence et les causes de l’ISA dans la population des patients ayant une HCS, en se fondant sur 2 analyses complémentaires : 122 questionnaires spécifiques remplis par des patients suivis à Munich, Würzburg et Berlin, ou par des membres de l’association allemande d’entraide des HCS (âge moyen : 35 ans), et 67 dossiers médicaux de patients suivis à l’hôpital universitaire de Munich (âge moyen : 31 ans).
La fréquence de l’ISA est, d’après les questionnaires, de 5,8 cas pour 100 patients/année et, d’après les dossiers médicaux, de 4,9 cas pour 100 patients/année. En excluant les primodécompensations (la majorité des ISA avant 2005, année de l’instauration d’un dépistage néonatal systématique), cette fréquence reste, respectivement, de 4,9 et de 3,8 cas pour 100 patients/année. Une fréquence d’ISA discrètement supérieure (6,6 cas pour 100 patients/année) était observée dans le groupe de patients insuffisants surrénaux primaires d’une autre étude allemande récente (2). Cette différence s’explique, selon N. Reisch et al. (1) , par une survenue beaucoup plus précoce, dès l’enfance, de l’HCS et, de ce fait, par une éducation plus répétée et efficace quant aux mesures de prévention. Une autre explication (3) pourrait être une amélioration partielle du déficit minéralocorticoïde par la 21-hydroxylation extrasurrénalienne des précurseurs en excès (ex. : CYP2C19 et CYP3A4 hépatiques capables d’hydroxyler la progestérone).
Les facteurs déclenchants retrouvés dans les dossiers médicaux sont dans 29 % des cas une gastroentérite aiguë et dans 18 % des cas une crise avec perte de sel, 14 % des ISA restant inexpliquées. La fréquence de survenue ne dépend pas du sexe mais de l’âge, avec plus de 70 % d’ISA les 10 premières années de vie (1/3 la première année). À noter un deuxième pic de survenue après la puberté (18-25 ans), où le patient se gère seul sans l’aide de ses parents ; il s'agit d'une période à risque de mauvaise observance : une très bonne collaboration entre pédiatres et endocrinologues est alors nécessaire pour assurer la transition.
Au final, les auteurs soulignent 4 facteurs impliqués dans la survenue d’ISA et autant de stratégies de préventions :
• le génotype : les formes avec perte de sel étant plus à risque d’ISA, elles justifient un programme de dépistage systématique dès la première semaine de vie ;
• la qualité du suivi : un traitement correctement adapté et un suivi régulier diminuent évidemment ce risque. Cette maladie rare doit être prise en charge par des spécialistes expérimentés ;
• la présence d’un facteur déclenchant : le principal est d'ordre infectieux (infection urinaire avant une chirurgie réparatrice en cas de virilisation fœtale, infection pulmonaire dans la petite enfance, puis gastroentérite lors de l’enfance et de l’adolescence). Le recours à une vaccination large est conseillé, d’autant qu’elle est bien tolérée ;
• l’éducation : la connaissance des règles d’adaptation des doses aux situations de stress et la possession d’une forme injectable d’hydrocortisone à domicile (le cas de 22 % des patients seulement dans cette étude) sont primordiales. D’où l’intérêt de développer une documentation complète et adaptée sur l’ISA à destination des patients, mais aussi des professionnels de santé.
Références bibliographiques
1. Reisch N, Willige M, Kohn D et al. Frequency and causes of adrenal crises over lifetime in patients with 21-hydroxylase deficiency. Eur J Endocrinol 2012;167:35-42.
2. Hahner S, Loeffler M, Bleicken B et al. Epidemiology of adrenal crisis in chronic adrenal insufficiency: the need for new prevention strategies. Eur J Endocrinol 2010;162:597-602.
3. Gomes LG, Huang N, Agrawal V, Mendonça BB, Bachega TA, Miller WL. Extraadrenal 21-hydroxylation by CYP2C19 and CYP3A4: effect on 21-hydroxylase deficiency. J Clin Endocrinol Metab 2009;94:89-95.
.................................................................................................................................................................................
Quand une mauvaise empreinte laisse une mauvaise IMAGe
Hervé Lefebvre (Rouen)
Une kinase dépendante des cyclines est impliquée à la fois dans le corticosurrénalome du syndrome Beckwith-Wiedemann et dans l’insuffisance surrénale du syndrome IMAGe.
La prolifération cellulaire est contrôlée par des mécanismes subtils faisant intervenir de multiples complexes protéiques nucléaires. En particulier, l’entrée dans le cycle cellulaire est favorisée par les kinases dépendantes des cyclines (Cyclin-Dependent Kinases [CDK]) et est freinée par une autre famille de protéines, les inhibiteurs de CDK (CDK inhibitors [CDKI]), capables de se lier au site catalytique des CDK et d’inactiver ainsi leur activité.
Parmi ces dernières, p57KIP2, encore appelée Cyclin-Dependent Kinase Inhibitor 1C (CDKN1C), est un puissant répresseur du cycle cellulaire, l’hyperexpression forcée de p57KIP2 conduisant à l’arrêt de la prolifération cellulaire en phase G1 (1, 2). Comme d’autres CDKI, la protéine CDKN1C contient plusieurs domaines fonctionnels avec notamment, dans sa région N-terminale, le domaine de liaison aux CDK et, au niveau C-terminal, un domaine de liaison au PCNA (Proliferating Cell Nuclear Antigen), une protéine impliquée dans la réplication de l’ADN (figure1) [3, 4]. Le gène CDKN1C, situé en 11p15, est soumis à empreinte parentale ; dans la plupart des tissus, l’allèle paternel est inactivé, l’expression de la protéine résultant essentiellement de la traduction de l’allèle maternel.
De façon intéressante, il avait été noté que CDKN1C était fortement exprimé dans la glande surrénale (5) et, à la fin des années 1990, un groupe japonais avait pu montrer que le syndrome de Beckwith-Wiedemann, qui s’associe chez l’enfant à un risque élevé de corticosurrénalome malin, pouvait être causé par des mutations touchant l’allèle maternel du gène CDKN1C (6, 7). Il s’agit à la fois de mutations non-sens aboutissant à la perte quasi complète de la protéine et de mutations faux-sens affectant principalement le domaine de liaison aux CDK (figure1) [6, 8].
Par ailleurs, en accord avec les données issues de l’observation des cas de syndrome de Beckwith-Wiedemann, le KO (knock-out) de CDKN1C chez la souris entraîne l’apparition d’une hyperplasie surrénalienne (9). L’ensemble de ces résultats suggérait donc que CDKN1C pouvait jouer un rôle important dans la tumorigenèse surrénalienne, la répression de son expression favorisant une hyperactivité des complexes cyclines-CDK et, consécutivement, l’emballement du cycle cellulaire.
Des données complémentaires, rapportées notamment par l’équipe de Christine Gicquel à l’hôpital Trousseau, sont venues conforter cette hypothèse en montrant que l’expression de CDKN1C était fortement inhibée dans les corticosurrénalomes malins, par opposition aux tumeurs corticosurrénaliennes bénignes dont le niveau d’expression est comparable à celui de la surrénale normale (10). Dans les tumeurs malignes, le déficit d’expression de CDKN1C, qui semble donc se comporter comme un gène suppresseur de tumeurs, paraît provenir d’une perte de l’allèle maternel avec duplication de l’allèle paternel ou d’anomalies de l’empreinte génétique (10).
Le syndrome IMAGe est une affection exceptionnelle rapportée pour la première fois en 1999 (11). Il associe un retard de croissance intra-utérin, une dysplasie métaphysaire, diverses anomalies génitales et une hypoplasie surrénalienne responsable d’une insuffisance surrénale sévère en période postnatale précoce (11). Sa présentation peut être sporadique ou familiale (12).
É. Vilain et al., à Los Angeles (États-Unis), viennent de montrer, grâce à l’étude d’un cas familial et de cas sporadiques, que le syndrome IMAGe est lui aussi la conséquence de mutations faux-sens de CDKN1C (13). Les 5 mutations hétérozygotes décrites siègent toutes dans le domaine de liaison au PCNA (figure1). L’expression phénotypique des mutations n’est présente que lorsque l’allèle maternel est touché. Grâce à des approches expérimentales très élégantes, utilisant à la fois des modèles in vivo et in vitro, les auteurs ont pu montrer que, contrairement aux mutations rencontrées au cours du syndrome de Beckwith-Wiedemann, qui réduisent la capacité de CDKN1C à bloquer le cycle cellulaire en phase G0/G1, les altérations génétiques observées chez les patients atteints du syndrome IMAGe n’affectaient pas l’effet inhibiteur de la protéine sur la progression du cycle cellulaire (13).
À l’inverse, ces mutations aboutissent à un gain de fonction de CDKN1C responsable d’une freination de la prolifération cellulaire et d’une hypoplasie tissulaire. La forte expression de CDKN1C dans la glande surrénale fœtale, en particulier dans la zone sous-capsulaire qui contient les cellules souches surrénaliennes, pourrait expliquer pourquoi la surrénale est particulièrement touchée par l’hypoplasie tissulaire au cours du syndrome IMAGe (13). É. Vilain et al. ont également montré que les mutations de CDKN1C rencontrées au cours du syndrome IMAGe retentissaient négativement sur sa capacité à lier PCNA, ce qui aboutit à un défaut d’ubiquitination de la protéine, anomalie probablement impliquée dans son gain de fonction (13).
La démonstration de l’implication majeure de p57KIP2/CDKN1C dans le développement et la physiopathologie surrénalienne vient donc d’être grandement renforcée par l’identification de son rôle dans la pathogénie du syndrome IMAGe. Cette découverte va certainement susciter de multiples travaux portant notamment sur le rôle de la protéine au cours du développement surrrénalien et sur ses interactions éventuelles avec les facteurs transcriptionnels connus pour être impliqués dans la formation et la différenciation du cortex surrénal, tels que SF1, DAX1 et les facteurs GATA. On peut également imaginer que la protéine p57KIP2/CDKN1C est impliquée dans les hypoplasies surrénaliennes acquises, comme celles que l’on rencontre au cours de la maladie d’Addison auto-immune. Enfin, une voie originale du traitement des corticosurrénalomes malins pourrait être de tenter de faire réexprimer la protéine dans les tumeurs et ainsi de freiner leur expansion, ce qui impliquerait au préalable de bien comprendre les mécanismes gouvernant son expression dans les cellules corticosurrénaliennes.
Pour conclure, il est clair que la saga de p57KIP2/CDKN1C dans la glande surrénale est loin d’être terminée. De nouveaux développements sont à attendre, qui pourraient bien modifier profondément notre compréhension des maladies surrénaliennes et, à terme, notre arsenal thérapeutique pour la prise en charge des patients atteints de pathologies de la glande surrénale.
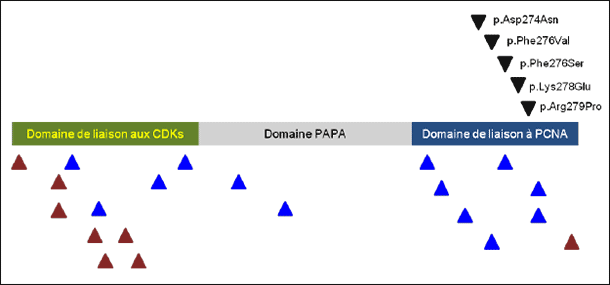
Figure 1:
Localisation des mutations de p57KIP2/CDKN1C impliquées dans le syndrome de Beckwith-Wiedemann (SBW) et le syndrome IMAGe. Le domaine PAPA correspond à une région de la protéine riche en doublets proline-alanine. Les mutations responsables dans le SBW sont figurées sous le gène (triangles rouges: mutations faux-sens; triangles bleus: mutations non-sens), les mutations en cause dans le syndrome IMAGe (mutations faux-sens) étant placées au-dessus du gène. D'après (13).
Références bibliographiques
1. Lee MH, Reynisdóttir I, Massagué J. Cloning of p57KIP2, a cyclin-dependent kinase inhibitor with unique domain structure and tissue distribution. Genes Dev 1995;9:639-49.
2. Matsuoka S, Edwards MC, Bai C et al. p57KIP2, a structurally distinct member of the p21CIP1 Cdk inhibitor family, is a candidate tumor suppressor gene. Genes Dev 1995;9:650-62.
3. Ogata K, Ogata Y, Nakamura RM, Tan EM. Purification and N-terminal amino acid sequence of proliferating cell nuclear antigen (PCNA)/cyclin and development of ELISA for anti-PCNA antibodies. J Immunol 1985;135:2623-7.
4. Sherr CJ, Roberts JM. Inhibitors of mammalian G1 cyclin-dependent kinases. Genes Dev 1995;9:1149-63.
5. Liu J, Kahri AI, Heikkilä P, Voutilainen R. Ribonucleic acid expression of the clustered imprinted genes, p57KIP2, insulin-like growth factor II, and H19, in adrenal tumors and cultured adrenal cells. J Clin Endocrinol Metab 1997;82:1766-71.
6. Hatada I, Ohashi H, Fukushima Y et al. An imprinted gene p57KIP2 is mutated in Beckwith-Wiedemann syndrome. Nat Genet 1996;14:171-3.
7. Choufani S, Shuman C, Weksberg R. Beckwith-Wiedemann Syndrome. Am J Med Genet C Semin Med Genet 2010;154C:343-54.
8. Romanelli V, Belinchón A, Benito-Sanz S et al. CDKN1C (p57(Kip2)) analysis in Beckwith-Wiedemann syndrome (BWS) patients: Genotype-phenotype correlations, novel mutations, and polymorphisms. Am J Med Genet A 2010;152A:1390-7.
9. Zhang P, Liégeois NJ, Wong C et al. Altered cell differentiation and proliferation in mice lacking p57KIP2 indicates a role in Beckwith-Wiedemann syndrome. Nature 1997;387:151-8.
10. Bourcigaux N, Gaston V, Logié A, Bertagna X, Le Bouc Y, Gicquel C. High expression of cyclin E and G1 CDK and loss of function of p57KIP2 are involved in proliferation of malignant sporadic adrenocortical tumors. J Clin Endocrinol Metab 2000;85:322-30.
11. Vilain E, Le Merrer M, Lecointre C et al. IMAGe, a new clinical association of intrauterine growth retardation, metaphyseal dysplasia, adrenal hypoplasia congenita, and genital anomalies. J Clin Endocrinol Metab 1999;84:4335-40.
12. Balasubramanian M, Sprigg A, Johnson DS. IMAGe syndrome: Case report with a previously unreported feature and review of published literature. Am J Med Genet A 2010;152A:3138-42.
13. Arboleda VA, Lee H, Parnaik R et al. Mutations in the PCNA-binding domain of CDKN1C cause IMAGe syndrome. Nat Genet 2012;44:788-92.
.................................................................................................................................................................................
Les 10 gènes des phéochromocytomes et paragangliomes
Olivier Chabre (Grenoble)
Deux nouveaux gènes sont impliqués dans les phéochromocytomes et paragangliome : TMEM-27 et MAX, par ailleurs NF1 joue un rôle beaucoup plus important que prévu.
Le phéochromocytome était traditionnellement connu comme la “tumeur des 10 %” : 10 % de cas malins, 10 % de cas extrasurrénaliens (appelés alors paragangliomes) enfin 10 % de cas d’origine familiale, les gènes connus alors étant RET (néoplasie endocrinienne multiple de type 2), VHL (maladie de von Hippel-Lindau) et NF1 (neurofibromatose de type 1 ou maladie de von Recklinghausen). En fait, la barrière des 10 % fait partie de l’histoire : il y a déjà 10 ans, elle était allègrement franchie avec la découverte de mutations des gènes SDH (succinate déshydrogénase) chez des patients porteurs de phéochromocytomes et paragangliomes familiaux : SDHD (paragangliomes surtout cervicaux, rarement malins, transmission presque exclusivement maternelle), SDHB (paragangliomes surtout abdominaux et thoraciques, haut risque de malignité) puis, plus rarement, SDHC, SDHA et SDHAF2, soit déjà 8 gènes responsables au total non plus d’un dixième, mais plutôt d’un tiers des cas de phéochromocytomes et de paragangliomes. Ces 2 dernières années, 2 nouveaux gènes : TMEM127 (1) et MAX (2) permettent de retrouver le chiffre 10.
Le gène TMEM127 code pour une protéine à 3 domaines transmembranaires dont la fonction, encore mal connue, comprend une inhibition de la voie de mTOR (1). Très récemment, l’équipe de l’hôpital européen Georges-Pompidou (HEGP), dirigée par Anne-Paule Gimenez-Roqueplo, a pu préciser la fréquence de mutations germinales de TMEM127 dans une cohorte de 642 patients porteurs de phéochromocytomes ou de paragangliomes (3). Ces mutations restent rares : elles concernaient 6 patients, soit 0,90 %, dont 3 avaient une présentation suggestive de forme génétique (jeune âge, phéochromocytome bilatéral, histoire familiale) alors que les 3 autres présentaient un phéochromocytome sporadique “banal”.
Le gène MAX a une fonction mieux connue : il s’agit d’un partenaire et inhibiteur de Myc, facteur de transcription dont la surexpression est retrouvée dans de nombreux cancers. Là aussi, la même équipe de l’HEGP a joué le premier rôle dans une très vaste étude internationale qui a étudié l’ADN de 1 694 patients porteurs de phéochromocytomes et de paragangliomes sans mutations connues pour les autres gènes (4) : 23 patients, soit 1,1%, portent des mutations dont la plupart conduisent à l’absence d’expression de la protéine Max, qui ne peut plus inhiber la fonction de Myc. Ici, plus de la moitié des patients porteurs de mutations de MAX avaient une présentation suggestive de forme génétique et 2 patients présentaient des formes métastatiques.
Au total, ces 10 gènes permettent de rendre compte de la quasi-totalité des formes familiales de phéochromocytome et de paragangliome, et aussi de 10 à 20 % des formes apparement sporadiques (qui correspondent à des néomutations ou à des formes familiales non traçables). Mais l’histoire ne s’arrête pas là : en effet, il existe également des mutations somatiques de ces mêmes gènes dans les tumeurs de patients “sporadiques” qui n’ont pas de mutations germinales. Depuis quelques années, il était connu que ces tumeurs pouvaient présenter des mutations somatiques de RET et de VHL dans 14 % des cas, et plus rarement de SDHB et de SDHD. Dans la publication sur le géne MAX, l’équipe de l’HEGP a montré que des mutations somatiques de MAX étaient présentes dans 1,6 % des tumeurs (4) et enfin, très récemment, la même équipe de l’HEGP a montré que des mutations somatiques de NF1, gène connu de longue date mais difficile à étudier étant donné sa très grande taille, étaient en fait présentes dans une grande proportion des tumeurs sporadiques : 41 % (5). De plus, on retrouve dans la grande majorité de ces tumeurs une perte (elle aussi somatique) de l’allèle NF1 sain : par ces 2 événements somatiques, la tumeur perd toute fonction de ce gène suppresseur de tumeur qu’est NF1.
Quels messages dégager de cette avalanche de découvertes génétiques ? Tout d’abord sur le plan physiopathologique, une étude systématique par microarray des voies activés par ces gènes a permis de dégager 2 mécanismes cellulaires à l’œuvre dans les phéochromocytomes et/ou les paragangliomes : la voie de signalisation de l’hypoxie (gènes VHL et SDH) et une voie qui implique différents récepteurs protéines kinases (RET, NF1, TMEM127 et MAX). Sur le plan clinique, cette division se traduit par une sécrétion préférentielle soit de noradrénaline pour le premier groupe, soit d’adrénaline pour le second (avec un phénotype intermédiaire pour les mutations MAX).
Bien sûr, ces découvertes ont d’abord un intérêt essentiel pour les patients porteurs de phéochromocytomes et leur famille : l’identification d’une mutation de 1 des 10 gènes va permettre de mieux préciser les risques de récidive, de malignité, et d’apparition de lésions associées chez un cas index, et elle sera essentielle pour réaliser le dépistage familial des sujets à risque.
Le phéochromocytome est en fait devenu la tumeur dont le déterminisme génétique est le plus important et il est impératif que les médecins qui prennent ces patients en charge travaillent avec les généticiens.
Références bibliographiques
1. Qin Y, Yao L, King EE et al. Germline mutations in TMEM127 confer susceptibility to pheochromocytoma. Nat Genet. 2010;42:229-33.
2. Comino-Méndez I, Gracia-Aznárez FJ, Schiavi F et al. Exome sequencing identifies MAX mutations as a cause of hereditary pheochromocytoma. Nat Genet 2011;43:663-7.
3. Abermil N, Guillaud-Bataille M, Burnichon N et al. TMEM127 screening in a large cohort of patients with pheochromocytoma and/or paraganglioma. J Clin Endocrinol Metab 2012;97:E805-9.
4. Burnichon N, Cascón A, Schiavi F et al. MAX mutations cause hereditary and sporadic pheochromocytoma and paraganglioma. Clin Cancer Res 2012;18:2828-37.
5. Burnichon N, Buffet A, Parfait B et al. Somatic NF1 inactivation is a frequent event in sporadic pheochromocytoma. Hum Mol Genet 2012. [Epub ahead of print]
Vous recevez cette newsletter car vous vous êtes inscrit sur le site de la SFE. Si vous ne voulez plus recevoir cette newsletter, cliquez sur le lien suivant Désinscription. Conformément à la loi Informatique et Libertés du 06/01/1978, vous disposez d'un droit d'accès, de rectification et d'opposition aux informations vous concernant qui peut s'exercer par courrier à : SFE 88, rue de la Roquette - 75011 – Courriel : webmaster@sfendocrino.org
